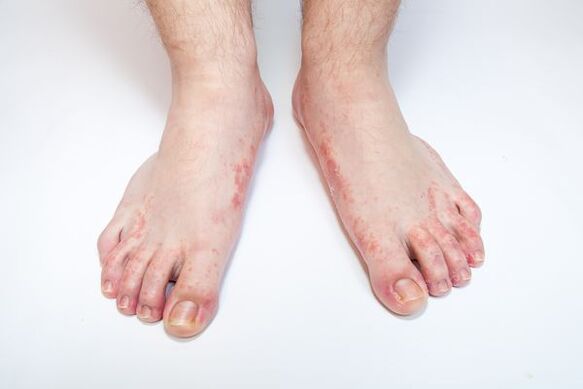
Mykose halt(Dermatophytose, Tinea pedis) - eine Erkrankung der Fußhaut, die durch pathogene oder opportunistische Pilze verursacht wird. Hautveränderungen an den Füßen sind durch Peeling gekennzeichnet, das von Juckreiz begleitet wird. Bei schweren Läsionen treten vor dem Hintergrund roter und ödematöser Haut Erosionen auf, tiefe Risse an den Sohlen und in den Interdigitalräumen, die mit Schmerzen einhergehen und das Gehen erschweren.
Das Aufkommen moderner Antimykotika hat die epidemiologische Situation verbessert, aber Fußpilz bleibt immer noch eines der bedeutendsten Probleme in der Dermatovenerologie. Die Verwendung einiger Medikamente ist bei älteren Menschen und Patienten mit chronischen Krankheiten begrenzt.
Die Prävalenz von Fußpilz
Nach Angaben der Weltgesundheitsorganisation (WHO) leidet etwa 1/3 der Weltbevölkerung an Pilzkrankheiten, von denen die häufigsten Fußmykosen sind, deren Häufigkeit jährlich zunimmt.
Laut Dermatologen leiden 10-20% der erwachsenen Bevölkerung an Fußmykosen, bei Männern tritt die Krankheit 2-mal häufiger auf als bei Frauen, bei älteren Menschen häufiger als bei jungen Menschen. Im Alter von über 70 Jahren wird bei jedem zweiten Patienten eine Fußmykose registriert, die mit einer Zunahme begleitender Stoffwechsel- und Gefäßveränderungen einhergeht (Diabetes mellitus, Krampfadern etc. ). Fußpilz wird zunehmend bei Kindern diagnostiziert.
Millionen von Menschen sind derzeit von dieser Krankheit betroffen. Gefährdet sind Arbeiter in einer Reihe von Berufen: Bergleute, Sportler und Militärangehörige.
Ursachen von Fußpilz
Die häufigsten Ursachen für Fußpilz sind Dermatomycetenpilze: Trichophyton rubrum (90%), Trichophyton mentagrophytes, seltener Epidermophyton. Manchmal kann Fußpilz durch Pilze der Gattung Candida verursacht werden.
Risikofaktoren für Fußpilz:
- Exogen (äußerlich): Mikrotrauma der Haut der Füße (Hühneraugen, Hühneraugen), Risse, übermäßiges Schwitzen, Tragen enger Schuhe, Schuhe aus künstlichen Materialien, Nichteinhaltung der Regeln der persönlichen Hygiene, unregelmäßiges Waschen der Füße und schlechtes Trocknen mit einem Handtuch .
- Endogen (intern): Krampfadern und vegetativ-vaskuläre Dystonie, die zu einer unzureichenden Blutversorgung der Fußhaut führen; Hypovitaminose; Einnahme von Glukokortikosteroiden, Zytostatika, antibakteriellen und Östrogen-Gestagen-Medikamenten, die die Gesamtimmunität des Körpers verringern.
Eine Infektion mit Fußmykosen kann direkt von einer erkrankten Person erfolgen, und es ist auch möglich, sie durch Haushaltskontakt (im Pool, Badehaus, im Fitnessstudio, durch Schuhe, Handtücher, Teppiche usw. ) zu übertragen.
Wenn Sie ähnliche Symptome haben, wenden Sie sich an Ihren Arzt. Nicht selbst behandeln - es ist gefährlich für Ihre Gesundheit!
Symptome von Fußpilz
Die Hauptsymptome der Mykose der Füße:
- Juckreiz;
- kleine Risse;
- Erythem (Rötung);
- Peeling;
- Luftblasen;
- Verhornung der Haut;
- unangenehmer und stechender Geruch;
- Brennen und Schmerzen.
Die ersten Anzeichen einer Mykose der Füße äußern sich in Form von Juckreiz und Brennen in den Interdigitalfalten der Füße, die Haut beginnt sich abzuschälen, zu reißen, zu röten, es gibt Anzeichen von Schwellungen und Entzündungen. Komplikationen können sich in Form von Windelausschlag und Ekzemen der Haut entwickeln.
Sorten von Fußmykosen:
- gelöscht - manifestiert sich durch mäßigen Juckreiz und Rötung der Haut;
- akut - begleitet von starkem Juckreiz und Hautläsionen in Form von Rissen; (Onychomykose) - manifestiert sich durch Schäden an den Nagelplatten, die dick werden und ihre Farbe ändern;
- oprelovidny - es bilden sich weinende Bereiche;
- Plattenepithel - Lamellenschuppen erscheinen;
- hyperkeratotisch - begleitet von Hautausschlägen in Form von Papeln und Plaques an den Fußgewölben;
- dyshidrotisch - geht mit der Entwicklung von Ödemen, nässenden Bereichen und Bläschen weiter.
Pathogenese der Fußmykose
Die Haut ist das größte Organ des Menschen und macht 15 % des gesamten Körpergewichts aus. Es erfüllt viele Funktionen, schützt den Körper in erster Linie vor den Auswirkungen äußerer Faktoren physikalischer, chemischer und biologischer Natur, vor Wasserverlust und ist auch an der Thermoregulation beteiligt. Die Haut besteht aus drei Schichten: Epidermis, Dermis und subkutanes Fett.
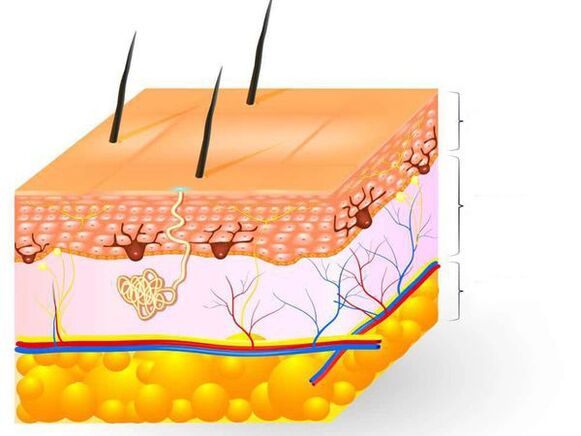
Die Epidermis (äußere Hautschicht) ist die Hauptbarriere für das Eindringen von Pilzen in die Haut. Es ist ein mehrschichtiges verhorntes Plattenepithel, das wiederum aus fünf Schichten besteht und die Funktion einer Barriere erfüllt. Keratinozyten sind die Hauptzellen der Epidermis. Sie enthalten das Protein Keratin, das die äußere Hautschicht bildet und ihr Elastizität und Festigkeit verleiht. Die verhornten Zellen der Epidermis werden ständig abgeblättert.
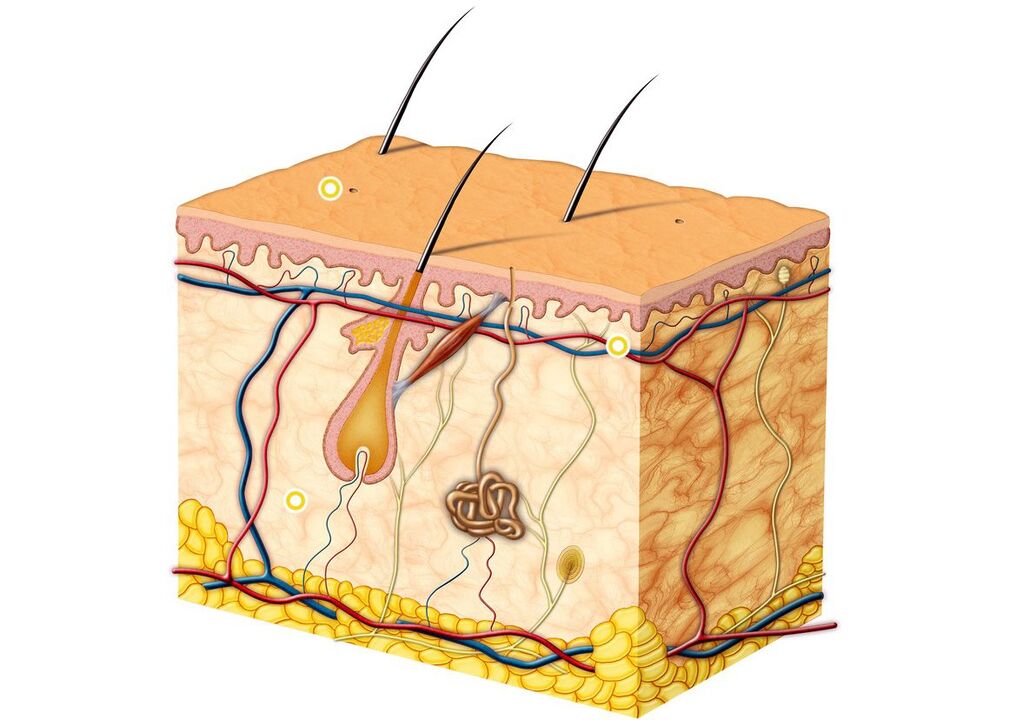
Dermatomyceten produzieren Enzyme namens Keratinasen, die Keratin abbauen. Dadurch dringen Pilze in die Oberflächenschichten der Haut ein, wo sie auch in Zukunft bestehen bleiben. Die Zellwand von Dermatomyceten enthält Manane, Substanzen, die die lokale zelluläre Immunität unterdrücken können. Der Pilz T. rubrum verhindert aufgrund der Wirkung von Manan die Vermehrung von Keratinozyten, wodurch sich die Abschuppung von Hornschuppen von der Hautoberfläche verlangsamt und sich eine chronische Infektion entwickelt.
Einteilung und Entwicklungsstadien der Fußmykose
Der Code gemäß der Internationalen Klassifikation der Krankheiten der 10. Revision (ICD-10) lautet B35. 3.
Einteilung nach Erreger:
- Keratomykose (Pityriasis versicolor).
- Dermatophytose (Mikrosporie, oberflächliche Trichophytose, Mykose der Füße, Mykose der glatten Haut, Mykose der Leistenfalten, Onychomykose).
- Candidose (Candidiasis der Haut, Nägel).
- Tiefe Mykosen (Blastomykose, Sporotrichose, Chromomykose).
Klassifizierung nach ICD-10
- B35. 1 Nagelpilz.
- B35. 2 - Mykose der Hände.
- B35. 3 - Mykose der Füße.
- B37. 2 - Candidiasis der Haut und Nägel.
Lokalisierungsklassifizierung:
- Mykose der Haut.
- Mykose der Falten.
- Mykose der Hände.
- Mykose der Füße (plattenepitheliale, hyperkeratotische, intertriginöse, dyshidrotische Form).
- Onychomykose (distal, oberflächlich, proximal).
Klinische Einordnung:
- Die gelöschte Form manifestiert sich durch Peeling in den III-IV-Interdigitalfalten der Füße. Leichtes Peeling kann auch an der Sohle und an den Seitenflächen der Füße auftreten.
- Die intertriginöse Form manifestiert sich durch Hyperämie in den Interdigitalfalten der Füße, und das Auftreten von Blasen, die zur Bildung von Erosionen und Rissen führen, ist ebenfalls möglich. Subjektiv ausgeprägter Juckreiz und Brennen.
- Bei einer dyshidrotischen Form erscheinen gruppierte Blasen auf der Haut der Bögen und der Seitenflächen der Füße. Sie treten häufiger auf gesunder Haut auf, nehmen dann an Größe zu, verschmelzen und bilden größere Mehrkammerblasen. Wenn sich die Blasen öffnen, bilden sich Erosionen.
- Die squamös-hyperkeratotische Form ist durch eine lokale oder ausgedehnte Verdickung des Stratum corneum der lateralen und plantaren Oberflächen der Füße gekennzeichnet. Die betroffenen Hautstellen sind mit kleinen kleieartigen Schuppen bedeckt. Peeling macht sich besonders in Hautfalten bemerkbar. Risse verursachen Schmerzen beim Gehen.
Die klinische Klassifizierung ist aus praktischer Sicht sehr praktisch, um die weitere Behandlungstaktik festzulegen und den Patienten zu überwachen.
Anhand des klinischen Bildes der Erkrankung kann man den Erreger der Erkrankung beurteilen. Beispielsweise tritt die dyshidrotische Form häufig bei Fußpilz auf, verursacht durch Trichophyton mentagrophytes var. interdigitale, die squamös-hyperkeratotische Form ist häufiger mit T. rubrum assoziiert, der chronische Verlauf und der ausgedehnte Verlauf sind charakteristisch für opportunistische Pilze Candida spp. und Aspergillus.
Komplikationen der Mykose der Füße
- Allergie gegen Pilze.Unter der Einwirkung von Pilzen entsteht eine polyvalente Sensibilisierung, d. h. der Körper wird empfindlicher für die Abfallprodukte des Pilzes, die uns fremd und starke Allergene sind. Der Körper reagiert schärfer, was sich in verschiedenen Hautausschlägen und -reaktionen, chronischen allergischen Erkrankungen wie Hautekzemen äußert. Es ist möglich, den Verlauf von Pathologien wie Bronchialasthma, allergischer Dermatitis, seborrhoischer Dermatitis und Psoriasis zu entwickeln oder zu verschlimmern. Darüber hinaus kann eine Person häufiger berufsbedingte allergische Komplikationen und Arzneimittelunverträglichkeiten entwickeln.
- Pyodermie- pustulöse Hauterkrankungen (Cellulitis, Lymphangitis, Phlegmone und Osteomyelitis der Fußknochen), die zu tiefen, langfristig nicht heilenden Hautwunden führen können. Pyodermie wird dadurch verursacht, dass Bakterien leicht durch Erosionen und Risse in der Haut (das „Einfallstor") eindringen. Gleichzeitig steigt die Temperatur, Schwäche, Unwohlsein treten auf, was eine sofortige chirurgische Korrektur erfordert.
- Anstieg viraler Komplikationenin Form von Warzen aufgrund von Hyperkeratose und Rissen. Der Grund ist eine Verletzung der Schutzfunktion der Haut, wodurch sie anfälliger für Infektionen wird, einschließlich einer Virusinfektion.
- Allgemeine Abnahme der Immunitätund gestörter Mikrozirkulation in den unteren Extremitäten bei Patienten mit somatischen Begleiterkrankungen wie Diabetes mellitus und Krampfadern.
- Ausbreitung der Krankheit auf die Nägel und Haut der Hände.Bei Nagelpilz kommt es zu ihrer Verformung, dem Auftreten eines eingewachsenen Nagels, Panaritium (eitrige Entzündung des Fingergewebes), Paronychie (Entzündung der Periungualrolle) und einer vollständigen Ablösung der Nagelplatten.
- Verschlechterung der Lebensqualität.Akute Formen der Fußmykose sind schmerzhaft, erschweren das Tragen von Schuhen und gehen mit der Entwicklung einer Lymphadenitis mit einem schlechten Allgemeinzustand und Fieber einher.
Diagnose Fußpilz
Die Diagnose einer Fußmykose basiert auf den Beschwerden des Patienten, der Anamnese, dem Krankheitsbild und den Laborergebnissen. Fußmykosen gehören zu den Erkrankungen, die zur Bestätigung der klinischen Diagnose unbedingt eine Laboruntersuchung erfordern.
Die Hauptmethode zur Bestätigung der Diagnose einer Fußmykose ist die mikroskopische Untersuchung und Kultur. Das Material sind Hautschuppen, die mit einem Skalpell oder Glas von der Läsion auf der Haut abgekratzt werden, seltener wird ein Klebetest verwendet.
LabordiagnostikMykosen umfasst die mikroskopische und kulturelle Untersuchung des Materials auf Pilze. Die mikroskopische Untersuchung ist eine Schnellmethode zur Erregerdiagnostik, die es ermöglicht, die Struktur von Pilzen innerhalb weniger Stunden aufzudecken. Bei mikroskopischer Untersuchung ist es möglich, Elemente des Pilzes in Form von Myzelfilamenten und Sporen nachzuweisen. Der Nachteil der Methode besteht darin, dass es möglich ist, sowohl falsch positive als auch falsch negative Ergebnisse zu erhalten, was von vielen Faktoren abhängt: der Technik der Materialentnahme, den Eigenschaften der Lagerung und des Transports usw.
Die kulturelle Methode ist die genaueste diagnostische Methode, mit der Sie die Art des Pilzes für die Ernennung einer pathogenetischen Therapie identifizieren können. Zur Vorbereitung auf die Analyse wird dem Patienten empfohlen, 1 Monat lang keine Antimykotika allein zu verwenden.
Bei der Verschreibung einer systemischen antimykotischen Therapie wird empfohlen, einen biochemischen Bluttest durchzuführen, um den Bilirubin-, AST- und ALT-Spiegel zu bestimmen, da die Funktion der Leber und der Gallenwege kontrolliert und mögliche Komplikationen verhindert werden müssen.
Differentialdiagnose der Fußmykose:
- Die Plattenepithelform unterscheidet sich von Psoriasis, Ekzem, Keratodermie.
- Die interdigitale Form wird von Impetigo, Windeldermatitis und Candidiasis abgegrenzt.
- Die dyshidrotische Form wird von der palmar-plantaren Pustulose abgegrenzt.
Behandlung von Fußpilz
Die Behandlung sollte unter Aufsicht eines Dermatologen durchgeführt werden.
Primäre Aufgabe im Kampf gegen Fußmykosen ist die rechtzeitige Erkennung, Erkennung und Behandlung vor der Entstehung eines Nagelpilzes, der eine längere und aufwendigere Therapie erfordert (systemische antimykotische Therapie). Gleichzeitig ist es wichtig, wirksame Medikamente zu haben, die den modernen klinischen Merkmalen von Fußmykosen entsprechen.
Bevor er mit der Behandlung der Krankheit fortfährt, wählt der Dermatologe zwischen möglichen Behandlungsoptionen aus. In den meisten Fällen werden topische Präparate verschrieben. Grundlage der Behandlung ist der Einsatz von Antimykotika mit vielfältiger Wirkung. Zur Beseitigung der Hauptsymptome werden auch Durchblutungsförderer und Medikamente eingesetzt:
- Antimykotika zur äußerlichen Therapie: Cremes, Salben, Gele etc. Sie werden 4 Wochen lang 1-2 mal täglich äußerlich angewendet.
- Bei erheblicher Hyperkeratose der Füße wird vorläufig eine Peeling-Therapie durchgeführt: 1 Mal pro Tag für 3-4 Tage, die als Keratolytikum wirkt, d. H. Die vergröberte Schicht entfernt, wodurch die Haut vorbereitet und das Eindringen von Antimykotika in die Haut verbessert wird Lederhaut.
- Bei Vorhandensein von Blasen wird Fukortsin verwendet, die Lösung wird 2-3 Tage lang 1-2 mal täglich äußerlich aufgetragen. Dann Kombipräparate 2 mal täglich äußerlich für 7-10 Tage verschreiben.
- Bei starkem Juckreiz werden Antihistaminika verschrieben: 0, 001 g 2 mal täglich oral für 10-15 Tage.
- Desinfektion der Schuhe 1 Mal pro Monat bis zur vollständigen Heilung können Sie ein Spray verwenden, dessen Wirkstoff Undecylenamidopropyltrimoniummethosulfat ist.
- Bei Befall der Nagelplatten ist eine systemische antimykotische Therapie mit einem der folgenden Wirkstoffe zwingend erforderlich: Terbinafin, Ketoconazol, Itraconazol, Fluconazol p. o. für 3 bis 4 Monate. Diese Therapie bedarf der Beobachtung durch einen Dermatologen, da es bei einer Selbstbehandlung zu Komplikationen an den inneren Organen, vor allem Leber, Gallenwege, Magen, sowie zur Unwirksamkeit der Therapie und zur Bildung von Behandlungsresistenzen kommen kann.
Fußpilz muss behandelt werden, denn wenn sich der Pilz in der Haut festgesetzt hat, wird er ohne Behandlung nirgendwo hingehen, was bedeutet, dass die Abfallprodukte des Pilzes immer in das umgebende Gewebe und Blut gelangen und eine Sensibilisierung des Körpers verursachen und die Entwicklung chronischer Krankheiten allergischer Natur.
Das Vorhandensein eines Pilzes weist auf eine Abnahme der Immunität hin, und die durch Mykose geschädigte Haut erfüllt praktisch keine Schutzfunktion. Damit sind alle Voraussetzungen für das Anhaften einer bakteriellen Begleitinfektion geschaffen.
Ein Patient mit Fußpilz ist eine aktive Infektionsquelle für andere Menschen und insbesondere für Familienmitglieder, daher ist die Behandlung in diesem Fall ein wirksames Mittel, um eine Pilzinfektion bei gesunden Verwandten und Menschen in der Umgebung zu verhindern.
Ein günstiges Umfeld für die Entwicklung einer Pilzinfektion auf der Haut der Füße ist eine feuchte Umgebung, daher sollten Sie versuchen, die Haut Ihrer Füße immer trocken zu halten. Dazu müssen Sie jeden Abend Ihre Füße mit Seife waschen und die Haut mit einem Einweg-Papiertuch trocknen, wobei Sie besonders auf den Abstand zwischen den Fingern achten müssen.
Vorhersage. Verhütung
Die Prognose von Hautmykosen hängt weitgehend davon ab, in welchem Stadium der Erkrankung die Behandlung begonnen wurde. Wenn Sie also Hautveränderungen bemerken, sollten Sie einen Arztbesuch nicht verschieben. Mit rechtzeitiger und richtiger Behandlung von FußpilzVorhersagegünstig: Die Pilzinfektion heilt vollständig aus, der Patient erholt sich.
Unbehandelt kann der Pilz zu Komplikationen führen, die nicht nur die Form der Nägel verformen, sondern auch den Zustand des Körpers insgesamt beeinträchtigen.
Öffentliche Prävention umfasst die Bearbeitung öffentlicher Orte: Bäder, Saunen, Schwimmbäder, Duschen. Böden, Inventar sowie Haushaltsgegenstände sollten desinfiziert werden. Personal und Besucher öffentlicher Bäder, Saunen etc. sollten sich regelmäßigen Vorsorgeuntersuchungen unterziehen.



















